Jhonatan Betancourt-Peña1,2* orcid.org/0000-0002-7292-7628
Juan Carlos Ávila-Valencia1,3 orcid.org/0000-0003-3642-6428
Beatriz Elena Muñoz-Erazo1 orcid.org/0000-0002-3868-6277
Hugo Hurtado-Gutiérrez2,4 orcid.org/0000-0003-4119-1088
Vicente Benavides-Córdoba1,2 orcid.org/0000-0002-9129-0183
Fecha de recepción: Enero 19 - 2019
Fecha de revisión: Julio 21 -2019
Fecha de aceptación: Abril 30 – 2020
Introducción: La rehabilitación pulmonar es una intervención que disminuye los síntomas de la Enfermedad Pulmonar Obstructiva Crónica (EPOC), incrementa la tolerancia al ejercicio, el estado emocional, la funcionalidad, la participación y la percepción de control de la enfermedad, mejorando la calidad de vida. Objetivo: Describir los efectos de la RP sobre dos escalas de calidad de vida y su influencia en la capacidad aeróbica funcional en pacientes con EPOC. Materiales y métodos: Estudio cuasiexperimental en pacientes que asistieron a rehabilitación pulmonar. La capacidad aeróbica funcional se evaluó con el test de caminata de 6 minutos y la calidad de vida relacionada con la salud con los cuestionarios St. George Respiratory Questionnaire (SGRQ) y Chronic Respiratory Disease Questionnaire (CRQ-SAS). Resultados: Se encontró un aumento significativo en el test de caminata de 6 minutos (p<0.001). En el SGRQ se registraron mejorías en categorías de actividad, síntomas, impacto y puntuación total (p≤ 0,005). En el CRQ-SAS se registró mejoría en los dominios disnea, emocional y puntuación total (p<0,001). Conclusiones: La rehabilitación pulmonar favorece la calidad de vida evaluada con el SGRQ y el CRQ-SAS y la capacidad aeróbica funcional de los pacientes con EPOC.
Palabras clave: Enfermedad pulmonar obstructiva crónica; rehabilitación; ejercicio; calidad de vida. (Fuente: DeCS, Bireme).
Introduction: Pulmonary rehabilitation is an intervention that decreases the symptoms of chronic obstructive pulmonary disease (COPD). PR also improves exercise tolerance, emotional state, and functionality. Pulmonary rehabilitation leads to participation and perception of control of the disease, which ultimately enhances the quality of life. Objective: To describe the effects of PR on quality of life and its influence on the functional aerobic capacity in patients with COPD. Materials and methods: A quasi-experimental study was conducted with patients who attended PR. Functional aerobic capacity was assessed by a 6-minute walking test. The St. George Respiratory (SGRQ) and the Chronic Respiratory Disease (CRQ-SAS) Questionnaires were used to assess health-related quality of life. Results: There was a significant improvement in the 6-minute walking test. Based on the SGRQ, the categories of activity, symptoms, impact, and the total score revealed significant improvements (p≤ 0,005). Finally, the CRQ-SAS registered a positive effect of PR on the domains dyspnea, emotional and total score (p<0,001). Conclusions: PR improves quality of life and functional aerobic capacity of COPD patients.
Keywords: Chronic obstructive pulmonary disease; rehabilitation; exercise; quality of life. (Source: DeCS, Bireme).
*Autor de correspondencia
Jhonatan Betancourt-Peña
e-mail: johnnatanbp@hotmail.com
La Enfermedad Pulmonar Obstructiva Crónica (EPOC) afecta principalmente a fumadores y exfumadores mayores de 40 años(1). Esta enfermedad corresponde a la décima causa de carga de enfermedad en el mundo, generando cada año más de 2,5 millones de muertes las cuales son en su mayoría en países pobres(2). Pese a todos los esfuerzos, su prevalencia va en aumento, que claramente resulta un reto para los profesionales en salud en el control y tratamiento de la enfermedad(3).
La EPOC es una enfermedad caracterizada por una limitación progresiva al flujo aéreo, la cual no es totalmente reversible pero puede prevenirse y tratarse, entre los factores de riesgo para adquirirla se encuentran: la deficiencia de α 1–antitripsina, edad, sexo, exposición a gases o partículas derivados del humo del tabaco/biomasa, estado socioeconómico, asma, hiperreactividad bronquial, bronquitis crónica e infecciones(1,2). Su fisiopatogenia se basa en una reacción inflamatoria con lesión de las pequeñas vías respiratorias, la vasculatura y el parénquima pulmonar. La inflamación crónica responde a la exposición al humo de cigarrillo y contaminantes ambientales, estrés oxidativo y aumento de proteasas en el pulmón(1).
La inflamación, fibrosis y los exudados luminales son los responsables de los principales cambios estructurales a nivel pulmonar, como el estrechamiento y colapso de las vías aéreas que generan alteración del intercambio gaseoso, resultando en hipercapnia, hipoxia, hiperinflación estática y dinámica y alteración de la mecánica de los músculos respiratorios. Como consecuencia se observa: aumento de los volúmenes pulmonares y el trabajo respiratorio, disminución de las enzimas oxidativas, alteraciones musculares principalmente en miembros inferiores, y disnea. Finalmente, como consecuencia de la vasoconstricción hipóxica de pequeñas arterias pulmonares el paciente puede presentar hipertensión pulmonar. Así, el paciente ve limitada la realización de actividades por la aparición de disnea o fatiga, o de las dos simultáneamente, de manera progresiva e inconsciente a un estilo de vida mucho más sedentario con deterioro de su calidad de vida(2,3).
La calidad de vida relacionada con la salud (CVRS) ha adquirido relevancia en el ámbito clínico y, aunque este concepto se maneja desde hace varios años, su aplicación en el campo de la salud ha tomado mucha importancia(4). La evidencia encontrada en pacientes con EPOC indica que la rehabilitación pulmonar (RP) tiene un impacto positivo en la CVRS(5). La intervención óptima para los pacientes con EPOC abarca tanto el tratamiento farmacológico como el no farmacológico que incluye: la vacunación, la educación en abandono del cigarrillo, la RP y el manejo y control de las exacerbaciones(1,4).
La RP es una estrategia en la que una adecuada evaluación del paciente mediante el test de capacidad aeróbica (test de caminata de seis minutos), disnea y calidad de vida relacionada con la salud, permiten planificar ejercicio físico y educación en los pacientes con el objetivo de disminuir la disnea, fatiga y manifestaciones sistémicas de la enfermedad. La RP mejora la tolerancia al ejercicio, estado emocional, funcionalidad, participación y percepción de control de la enfermedad; estos cambios generan una mejoría de la CVRS y una reducción de costos para el sistema de salud(1,6-8). Debido a las diferencias entre las características clínicas, y sobre todo en las características sociodemográficas y de acceso óptimo a los servicios de salud de la población colombiana, comparada con población europea o norteamericana, se consideró necesario la realización de este estudio, con el fin de describir los efectos de la rehabilitación pulmonar sobre dos escalas de calidad de vida y su influencia en la capacidad aeróbica funcional en pacientes con EPOC de la ciudad de Cali.
Estudio cuasiexperimental en el que se seleccionaron por conveniencia 36 pacientes con EPOC diagnosticados con espirometría de acuerdo a los parámetros de la Global Strategy For The Diagnosis, Management, And Prevention Of Chronic Obstructive Pulmonary Disease (GOLD)(1); que cumplieron los siguientes criterios de inclusión: pacientes con diagnóstico confirmado con espirometría postbroncodilatador, pacientes mayores de 50 años y menores de 85 años de edad, pacientes con capacidad de realizar el test de caminata de los 6 minutos. Criterios de exclusión: pacientes con enfermedades cardiovasculares y metabólicas descompensadas y aquellos con exacerbaciones que hayan requerido hospitalización en el último mes.
Todos los participantes se vincularon a un programa de 24 sesiones de RP en una clínica de la ciudad de Cali, Colombia en el periodo de dos años. Al finalizar los protocolos y la recolección de datos se analizaron los registros de quienes cumplieron con los criterios de inclusión.
Se tuvo en cuenta las variables independientes: edad, lugar de procedencia, género, hábito de fumar, exposición humo de leña, visitas a urgencias y hospitalizaciones en el último año, medicamentos, saturación de oxígeno (usando un pulsoximetro NONIN GO2 Finger Pulse Oximeter® PN# 9570), uso de oxígeno domiciliario, índice de masa corporal, espirometría post broncodilatador VEF1, CVF y VEF1/CVF en porcentaje del predicho tomada de las historias clínicas de los pacientes. Las variables dependientes fueron evaluadas al iniciar y finalizar la RP, se consideraron variables como: disnea en las actividades de la vida diaria de la Medical Research Council modificada (MRCm), Test de caminata de los 6 minutos (TC6M), y calidad de vida relacionada con la salud (CVRS) con el cuestionario Saint. George Respiratory Questionnaire (SGRQ) y el cuestionario Spanish Self-Administered Version of the Chronic Respiratory Disease Questionnaire (CRQ-SAS).
El TC6M se realizó a primera hora de la mañana en un pasillo con longitud de 30 m, con dos conos delimitados a cada extremo, se le indicó al paciente al inicio del test para que caminara lo más rápido posible. Se monitorizó la saturación parcial de oxígeno (SpO2) y la frecuencia cardíaca a través de un pulsoximetro (NONIN GO2 Finger Pulse Oximeter® PN# 9570). Se evaluó el grado de disnea y el grado de fatiga con la escala de Borg modificada, al inicio y final de la prueba. Cada vuelta que realizó el paciente se registró en el formato de medición y al final se anotó la distancia recorrida en metros(9).
Posteriormente el evaluador realizó el cuestionario SGRQ a los pacientes, este incluye 50 preguntas en los dominios síntomas, actividad e impacto; el puntaje obtenido varía entre 0=mejor desempeño y 100=peor desempeño. Luego de una intervención se considera que una disminución de 4 puntos es una mejoría clínicamente significativa(10). Una vez culminado el anterior cuestionario, se procedió a realizar el cuestionario CRQ-SAS de forma autoadministrada por los pacientes, este contiene 20 preguntas en los dominios disnea, fatiga, factor emocional y control de la enfermedad, para cada dominio se asignan preguntas que reflejan su situación en las últimas 2 semanas(11), el promedio de los puntajes en los dominios alternan entre 0=peor desempeño y 7=mejor desempeño. Se considera una mejoría clínicamente significativa cuando el promedio de los dominios o alguno de ellos aumenta en 0,5 puntos(12).
La RP se realizó de forma ambulatoria, consistió en 24 sesiones distribuidas en 3 sesiones por semana, hasta por 8 semanas. En cada una se realizaron actividades de ejercicio físico. Por ejemplo: ejercicio continuo en banda sin fin por 30’ iniciando al 60% del VO2 estimado alcanzado en la prueba de capacidad funcional (TC6M); la estimación del VO2 se realizó con la fórmula VO2 = 3,5 ml/kg/min + (vel m/min × 0,1)(13). La progresión en la intensidad del ejercicio se realizó mediante la escala Borg modificada siempre incrementado hasta mantener una puntuación entre 3 (moderada) y 5 (severa)(14).
También se implementaron ejercicios de fortalecimiento muscular (4 series de 12 repeticiones) iniciando al 50% de la resistencia máxima (RM) incrementándose al 60% de la RM a las 4 semanas para miembros superiores e inferiores. La estimación de la RM, se realizó considerando la mayor cantidad de veces que los pacientes lograban realizar cada movimiento evaluado usando la técnica correcta(13). El componente educativo consistió en sesiones individuales y grupales sobre temas como: conocimiento de la enfermedad, importancia de dejar de fumar, uso de inhaladores y su técnica adecuada, reconocimiento de los signos de alarma, uso del oxígeno domiciliario, alimentación adecuada, medidas contra el pánico y la ansiedad, y ejercicios respiratorios domiciliarios(15,16).
Los datos fueron ingresados en un libro de Microsoft Office Excel® 2010, posteriormente fueron procesados y analizados en el paquete estadístico SPSS versión 24, se realizaron pruebas descriptivas a las variables cualitativas presentadas en frecuencia y porcentaje, las variables cuantitativas asumiendo normalidad se presentan en media ± desviación estándar; para comparar las variables antes y después del programa de RP se realizó prueba t para muestras emparejadas; considerando una significancia del 95% y un valor p<0,05 como estadísticamente significativo.
Todos los participantes firmaron el consentimiento informado. El estudio fue aprobado por el Comité de Ética Humana de la Clínica mediante código YECDO-1190.
Ingresaron al programa de RP durante el periodo del estudio 45 pacientes, 36 lograron culminar el programa; los abandonos fueron motivados por exacerbaciones que requirieron atención hospitalaria (n=5) y por dificultades en el traslado al programa de RP (n=4). Los pacientes que ingresaron al programa de RP tenían una edad promedio 71,9 ± 7,1 con un rango entre los 56 y 84 años; en su mayoría hombres (83,3%) y con exposición en su mayoría a humo de cigarrillo; los datos se resumen en la Tabla 1. Los resultados de la espirometría mostraron un VEF1 de 44.9 ± 14.5, CVF 70.6 ± 17.9, y una relación VEF1/CVF 62 ± 9.6.
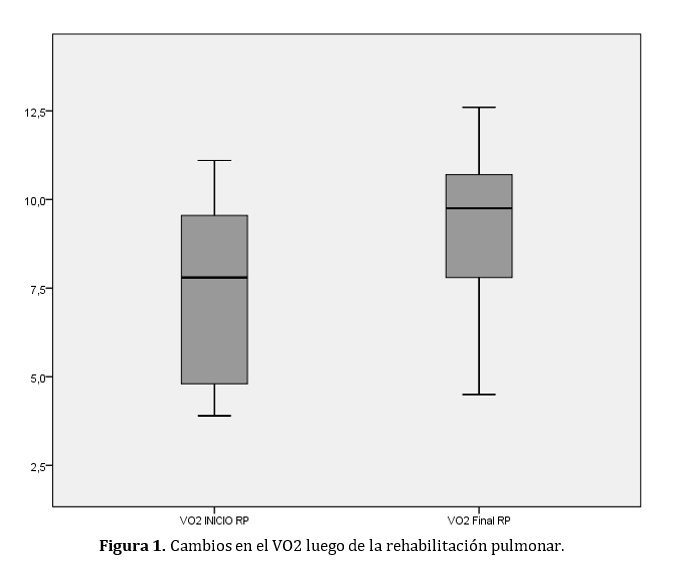
Los efectos al final del programa se muestran en la Tabla 2. La distancia recorrida tomada del TC6M mostró un incremento promedio de 51,9 metros ± 44,5 metros, mostrando una diferencia significativa con un valor p<0,001; de igual forma se presentó un incremento del VO2 estimado por la fórmula de la ACSM posterior a la intervención obtenido en el TC6M con un cambio significativo en el valor-p<0.001. (Figura 1).
El promedio de la saturación arterial de oxígeno (SaO2) antes de la intervención con RP medida al inicio en el TC6M fue 93,2 % ± 3,5; al final el promedio de la SaO2 después de la intervención con RP medida al inicio del TC6M fue 93,8 % ± 2,8. Antes de iniciar el programa de RP el promedio de desaturación medido en el test fue de 6,1 ± 5,1 y al finalizar el programa de RP el promedio de desaturación medido en el TC6M fue de 6,6 ± 4,9, sin diferencia significativa para los datos relacionados con la saturación.
Al aplicar el cuestionario SGRQ se obtuvieron mejorías principalmente en la categoría actividad, en la cual la evaluación inicial obtuvo un promedio de 65,9 ± 16,8 y la evaluación final un promedio de 50,8 ± 19,5, con diferencia significativa valor p<0,001; en la categoría síntomas el promedio de la evaluación inicial fue 45 ± 17,9 y el promedio de la evaluación final fue 33,6 ± 16,8, con diferencia significativa valor p=0,005. La categoría impacto obtuvo un cambio de la evaluación inicial con promedio de 40,5 ± 16,4 a la evaluación final con promedio de 31,8 ± 18,1, con diferencia significativa valor p=0,004; en la puntuación total se obtuvo un promedio pre intervención de 49,8 ± 14,8 y post intervención de 40,7 ± 17,7, con diferencia significativa valor p=0,002.
En el cuestionario CRQ la mayor limitación se encontró en el dominio disnea el cual obtuvo un puntaje de 3,8 ± 1,3 previo a la intervención y 4,7 ± 1,1 posterior a la intervención, con diferencia significativa valor p<0,001; el dominio fatiga obtuvo 4,7 ± 1,3 puntos antes de realizar la RP y 5,1 ± 1,1 después de la RP. En el dominio control de la enfermedad hubo un cambio de 4,9 ± 1,2 a 5,6 ± 1,2 antes y después de la RP respectivamente; el dominio con menor compromiso fue el factor emocional con una puntuación antes de la RP 5,1 ± 1,0 y una puntuación después de la RP 5,7 ± 0,9. Sin embargo, se obtuvo una diferencia significativa (valor p<0,001) en la puntuación total; el puntaje pasó de 4,6 ± 0,9 previo a la intervención a 5,3 ± 0,8 posterior a la intervención, con diferencia significativa valor p<0,001.
Tabla 1. Datos demográficos.
| Variable | Frecuencia |
| Género | |
| Masculino | 30 (83.3%) |
| Femenino | 6 (16,7%) |
| Estrato | |
| Bajo | 15 (41.7%) |
| Medio | 19 (52.8%) |
| Alto | 2 (5.6%) |
| Estado civil | |
| Casado | 17 (47,2%) |
| Soltero | 6 (16,7%) |
| Separado | 4 (11,1%) |
| Unión libre | 4 (11,1%) |
| Viudo | 5 (13,9%) |
| Hábito de fumar | |
| Exfumador | 27 (75%) |
| Fumador actual | 3 (8.3%) |
| Nunca fumó | 6 (16.7%) |
| Exposición humo de leña | |
| Si | 8 (22,2%) |
| No | 28 (77,8%) |
| Visitas a Urgencias | |
| Si | 25 (64,9%) |
| No | 11 (30,6%) |
| Hospitalizaciones | |
| Si | 22 (61,2%) |
| No | 14 (38,8%) |
| Oxigeno domiciliario | |
| Si | 20 (55,6%) |
| No | 16 (44,4%) |
| Medicamentos | |
| β2 acción corta | 29 (80,6%) |
| Anticolinérgico | 26 (72,2%) |
| Corticoide inhalado | 18 (50%) |
| β2 acción prolongada | 17 (47,2%) |
Tabla 2. Efectos del programa de rehabilitación pulmonar
| Variables | Inicio RR | Final RR | Diferencia de medias ± Error Estandar* | Valor -p |
| IMC (kg/m2) | 24,5 ± (4,5) | 24,7 ± (4,3) | 0,2 ± (1,1) | 0,3 |
| Distancia TC6M (m) | 290,9 ± (121,3) | 342,8 ± (115,7) | 51,9 ± (44,5) | < 0,001 |
| VO2e (ml/kg/min) | 7,3 ± (2,4) | 9,2 ± (1,9) | 1,9 ± (2) | < 0,000 |
| SPO2 Inicio | 93,2 ± (3,5) | 93,8 ± (2,8) | 0,6 ± (2,3) | 0,1 |
| SPO2 Final | 87,2 ± (6,4) | 87,3 ± (5,6) | 0,1 ± (3,9) | 0,9 |
| Desaturación TC6M (%) | 6,1 ± (5,1) | 6,6 ± (4,9) | 0,5 ± (4,1) | 0,5 |
| MRCm | 3,2 ± (0,9) | 2,3 ± (1,1) | 0,9 ± (3,8) | < 0,001 |
| Borg reposo | 0,6 ± (0,9) | 0,3 ± (0,7) | 0,3 ± (0,9) | 0,03 |
| Borg final | 2,2 ± (1,7) | 1,8 ± (1,8) | 0,4 ± (2,5) | 0,4 |
| SGRQ | ||||
| Síntomas | 45,0 ± (17,9) | 33,6 ± (16,8) | 11,4 ± (22,9) | 0,005 |
| Actividad | 65,9 ± (16,8) | 50,8 ± (19,5) | 15,1 ± (18,8) | 0,000 |
| Impacto | 40,5 ± (16,4) | 31,8 ± (18,1) | 8,7 ± (16,7) | 0,004 |
| Total | 49,8 ± (14,8) | 40,7 ± (17,7) | 9,1 ± (15,8) | 0,002 |
| CRQ-SAS | ||||
| Ahogo | 3,8 ± (1,3) | 4,7 ± (1,1) | -0,9 ± (1,3) | < 0,000 |
| Fatiga | 4,7 ± (1,3) | 5,1 ± (1,1) | -0,4 ± (1,2) | 0,06 |
| Emocional | 5,1 ± (1) | 5,7 ± (0,9) | -0,6 ± (0,7) | < 0,000 |
| Control | 4,9 ± (1,2) | 5,6 ± (1,2) | -0,7 ± (1,1) | 0,002 |
| Total | 4,6 ± (0,9) | 5,3 ± (0,8) | -0,7 ± (0,7) | < 0,000 |
IMC: Índice de masa corporal, TC6M: Test de caminata de 6 minutos, m: metros, VO2e: Consumo de oxígeno estimado, SpO2: Saturación periférica de oxígeno, MRCm: Medical Research Council modificada

Los beneficios de la RP en los pacientes con EPOC han sido descritos por la capacidad de disminuir los impactos sistémicos que genera la enfermedad pulmonar crónica en cuanto a la disnea inducida por el ejercicio, la capacidad de ejercicio y el nivel diario de actividad física en la EPOC(17,18).
La mayoría de pacientes incluidos en este estudio fueron de género masculino, con edad promedio de 71,9 años, residencia en el estrato socioeconómico medio y bajo, datos similares a los encontrados en otros estudios(19-21) como el observacional longitudinal de Agusti et al.(22) donde la prevalencia de hombres es mayor, ya que incluyeron 2164 pacientes con EPOC 337 controles fumadores y 245 controles no fumadores, de 12 países a los cuales se les realizó una evaluación inicial, posterior a un seguimiento a los tres meses, seis meses y después cada 6 meses durante 3 años consecutivos. La mayoría de pacientes con EPOC fueron de género masculino y presentaron una edad promedio de 63,4 ± 7,1 años, menor a los resultados obtenidos en este estudio. En el caso del estudio de Vinaccia et al.(21). con 60 pacientes con EPOC voluntarios, la edad promedio era de 67,7 años y el 50% de la muestra correspondió al estrato socioeconómico medio y bajo. La importancia de esta información radica en la comparación de poblaciones de género y edades similares; sin embargo, en la búsqueda realizada no fue posible encontrar información que muestre el nivel socioeconómico y el tipo de seguridad social en las investigaciones aquí citadas.
Como ha sido descrito por otros autores el tabaquismo es un factor de riesgo importante para la EPOC(2,3) que está influenciado por aspectos genéticos y la interacción con otros factores de riesgo, en este estudio el antecedente de tabaquismo fue del 75% de los pacientes; se trata de un caso similar al del estudio transversal de Caballero(20), en cinco ciudades de Colombia en el cual entre los factores asociados significativamente con la prevalencia de EPOC se encuentra el tabaquismo, la edad mayor a 60 años, el sexo masculino y la exposición al humo de leña.
Tal como se evidencia en literatura actual, la fisiopatología de la EPOC consiste básicamente en cambios inflamatorios y fibróticos con alteraciones estructurales que se evidencian en la limitación al flujo aéreo que no es totalmente reversible, esto se observa en pruebas como la espirometría en la cual la relación de VEF1/CVF postbroncodilatador es < al 70%(1); en el presente estudio los valores promedio fueron de 62, y en el de Agusti et al.(22) aún más bajos con promedio de 44,8 ± 11,6. Estos resultados coinciden además con la investigación de Cote et al.(23) los cuales no encontraron cambios significativos en VEF1 después de realizar RP.
En relación a la distancia recorrida en el TC6M se observó una diferencia de 51,9 metros ± 44,5 (p<0,001), (290,9 ± 121,3) y (342,8 ± 115,7). Además de la significancia estadística, se obtuvieron beneficios clínicamente significativos si se comparan las diferencias obtenidas en metros con estudios previos. Entre los reportes acerca de la diferencia mínima significativa (DMS) en grupos similares de pacientes se puede mencionar la propuesta inicial generada por Redelmeier et al.(24), basada en la comparación entre pacientes y en correlaciones longitudinales y transversales, a partir de las cuales postularon una distancia de 54 metros como DMS.
Puhan et al.(25) en su revisión de 2008 incluyeron 9 ensayos clínicos en los cuales encontraron, a partir del cálculo de tres diferentes métodos de distribución, que la DMS debía ser de aproximadamente 35 metros para pacientes con EPOC de moderada a grave. Por su parte Holland et al.(26) en su estudio observacional llevado a cabo en el 2010 con 75 pacientes con EPOC, reportan una DMS de 25 metros. Finalmente, en 2014 la normativa ATS/ERS establece como DMS una diferencia de 30 metros.(27) Guerrero et al.(28) a través de su estudio observacional con 57 pacientes del nororiente colombiano, determinó el efecto de un programa de RP sobre la tolerancia al ejercicio y la calidad de vida de pacientes con enfermedad obstructiva, restrictiva y vascular pulmonar, encontrando un cambio en la distancia recorrida posterior a 48 sesiones de RP de 15,6m p=0,07, 418,8 ± 94,1 a 434,4 ± 99,8. Sin embargo, el cambio en la distancia, no fue estadísticamente significativa ni tiene una DMS, los autores consideran que puede deberse al pequeño tamaño de muestra y a las características de la población como la mediana de la edad 69 años que disminuye la cadencia de la marcha y el grado de severidad de la enfermedad con 58,5% muy grave.
A pesar de ello los resultados pueden ser influenciados por factores como la hiperinflación pulmonar dinámica, la reducción del consumo de oxígeno, el sexo, la composición corporal, la producción temprana de lactato, el grado de limitación al flujo aéreo, el desacondicionamiento cardiovascular, los síntomas depresivos, la percepción de una mala salud, el uso de oxígeno durante o después de la prueba, el grado de enfisema y el grado de disnea.
En relación al cuestionario de SGRQ el mayor compromiso lo presentaron las categorías actividad y síntomas como los encontrados en otro estudio, las cuales tuvieron un cambio significativo al final la RP(29). Así mismo, Costa et al.(30) analizaron 147 pacientes con EPOC que realizaron un programa de RP 3 veces por semana durante 12 semanas; el SGRQ obtuvo las siguientes modificaciones: síntomas (48,53 ± 20,41 vs. 32,58 ± 18,95; cambio=15,9), con mayores cambios en el dominio Actividad (69,15 ± 20,79 vs. 52,42 ± 23,70; cambio=16,7).
Otra investigación similar es el caso de un estudio descriptivo realizado en Colombia por Betancourth et al.(31) en el cual describieron la calidad de vida relacionada con la salud, la ansiedad y depresión en pacientes con EPOC que ingresaron a un programa de RP, incluyeron 46 pacientes y encontraron el mayor compromiso en la categoría Actividades, en la cual el promedio fue 61,8 ± 20,5, y en la categoría Síntomas en el que fue 44,2 ± 17,1. Los autores de ambos estudios coinciden en que la limitación funcional y el rendimiento físico se ven afectados principalmente por los cambios fisiopatológicos que aumentan la presencia de síntomas como la disnea, la expectoración constante o la menor condición física percibida al realizar las actividades de la vida diaria los cuales mejoran sustancialmente al final la RP, mejorando considerablemente la calidad de vida en estos dominios más afectados.
Se ha encontrado que existe una relación entre el curso de la enfermedad y la percepción de la calidad de vida relacionada con la salud de los pacientes con EPOC(32), en la cual los pacientes aceptan la presencia de una enfermedad crónica con los cambios a nivel de la presencia de los síntomas y la limitación en el desempeño de las actividades y aprenden a convivir con ella, mejorando su calidad de vida relacionada con la salud.
En el cuestionario CRQ-SAS el dominio más comprometido fue la disnea, esta situación tiene similitud con los resultados de la escala mMRC, que también tuvo un cambio significativo al finalizar la RP. Este resultado concuerda con lo encontrado por estudios como el de Harrison et al.(33) (Dominio disnea 2,35 a 0,93), de igual forma en el trabajo de Lisboa et al.(34) con 55 pacientes con EPOC que evaluó el efecto del entrenamiento físico en la calidad de vida; resultados que son considerados como mejorías clínicas significativas. A nivel nacional los resultados obtenidos por Betancourt et al.(31), son similares con mayor compromiso en el mismo dominio de disnea con una media de 3,6 ± 1,3, la sensación de disnea percibida por los pacientes durante el desempeño de sus actividades puede ser debido a la limitación al flujo al aéreo la cual cada vez más va a limitar la realización de las actividades en las cuales se percibe la disnea.
La alteración en la calidad de vida relacionada con la salud puede estar influenciada por diversos factores y la interacción de ellos, entre los factores se encuentran los de la propia enfermedad, los de tipo ambiental y los personales(12,32). Por lo anteriormente mencionado, algunos autores manifiestan que las percepciones específicas de la enfermedad en pacientes con EPOC deben ser tenidas en cuenta en cualquier programa de seguimiento, ya que los pacientes más sintomáticos y con mayor deterioro funcional presentan alteraciones en sus actividades de la diaria y peor calidad de vida relacionada con la salud, por lo que experimentan una peor situación de salud(32).
En el presente estudio se encuentran como limitaciones el pequeño tamaño de muestra y el no contar con la clasificación de la severidad de la enfermedad en función de la capacidad pulmonar, lo cual no permite realizar análisis por sub grupos ni extrapolar los datos a la población. Se identifica el sesgo de información que pueden tener los pacientes para recordar información al realizar los cuestionarios de CVRS sin embargo, para lograr minimizar el sesgo, el cuestionario SGRQ fue administrado por un profesional capacitado y entrenado en el mismo, en el caso del CRQ-SAS el profesional se encontraba durante el diligenciamiento por parte del paciente, para brindar asistencia con orientación en caso de ser necesario.
Se sugiere la realización de nuevos estudios de la población colombiana en los cuales se incluya una mayor muestra de pacientes con EPOC, así como la clasificación de la severidad en ellos. A pesar de las limitaciones identificadas se considera importante el conocimiento de los profesionales de la salud, de resultados como este para aumentar la cantidad de pacientes que son remitidos a los programas de RP con sus posibles beneficios identificados en el presente estudio, en la tolerancia al ejercicio y la CVRS.
Como fortalezas se encuentra el personal que llevó a cabo la intervención con RP, el cual se encuentra capacitado y entrenado en el área de rehabilitación cardiopulmonar, se implementaron 2 cuestionarios debidamente validados, el análisis estadístico de las variables fue realizado de manera rigurosa y usando las pruebas apropiadas.
En el estudio se evidenció mejoría clínica y significativa en la calidad de vida relacionada con la salud, la cual fue evaluada mediante el cuestionario SGRQ en todas sus categorías y en el cuestionario CRQSAS en el dominio disnea, emocional y su puntaje total. Además, se evidenció también una mejoría en la capacidad aeróbica medida con la distancia recorrida en el TC6M y en el VO2. No obstante, es necesario para investigaciones futuras, incluir mayor tamaño de muestra e indagar sobre nuevas estrategias de entrenamiento y evaluación.
Los autores declaran no tener ningún conflicto de interés.
A nuestros pacientes por su participación en el estudio, al grupo de investigación GIESS y a la Dirección Técnica de investigaciones.