Factores etiológicos de abscesos periodontales: Una patología emergente. Informe de tres casos
Etiological factors of periodontal abscesses: an emerging pathology. A three-case report
Como citar: Díaz-Caballero AJ, Rivera-Peñates DM, Anaya-Guzmán LI. Factores etiológicos de abscesos periodontales: Una patología emergente. Informe de tres casos. Univ Salud. 2022; 24(2):205-11. DOI: 10.22267/rus.222402.273.
Resumen
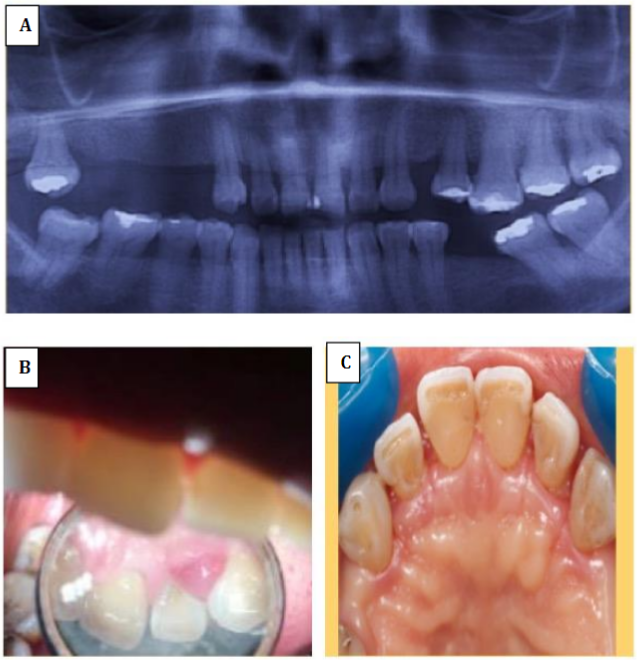
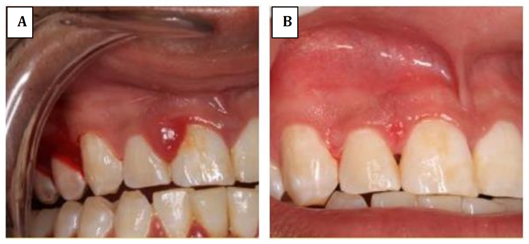
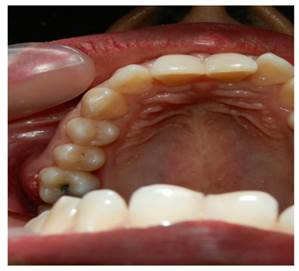
Introducción: La presencia de abscesos periodontales es la tercera emergencia dental más frecuente (6%-14%). Objetivo: Reportar información sobre diferentes factores etiológicos de absceso periodontal en tres pacientes. Descripción de casos: Primer caso, mujer de 52 años quien acudió a consulta por sangrado espontáneo, al examen clínico se evidenció sangrado al sondaje (SS), presencia de bolsas periodontales (BP) y cálculos (C); como tratamiento se realizó raspado y alisado radicular (RAR), complementado con detoxificación con tetraciclina y tratamiento farmacológico posoperatorio. Segundo caso, hombre de 27 años quien acudió a consulta por agrandamiento de encía, se observó (SS), y (BP); se retiró la lesión y se realizó (RAR). Tercer caso, hombre de 21 años quien acudió a consulta de control, al examen clínico se evidenció presencia de cálculos en órganos dentarios y bolsas periodontales en órganos dentarios 16-17; se utilizó (RAR) complementado con detoxificación con tetraciclina y tratamiento farmacológico posoperatorio. Conclusión: La etiología del absceso periodontal en el primer y último caso se basó en la falta de profundidad durante el raspado y alisado radicular, y en el segundo estuvo relacionado a impactación de alimentos. El identificar la etiología permite determinar diagnóstico, pronóstico y tratamiento ideal.
Palabras clave: Absceso periodontal; diagnóstico; terapéutica.
Abstract
Introduction: Periodontal abscesses are the third most frequent dental emergency (6%-14%). Objective: To describe different etiological factors of periodontal abscesses in three patients. Case description: The first case was a 52-year-old woman who sought treatment due to spontaneous bleeding. During the examination, she revealed bleeding on probing (BP), presence of periodontal pockets (PP), and calculi (C). Scaling and root planning (SRP) was performed as treatment, which was complemented with detoxification with tetracycline and postoperative pharmacological treatment. The second case was a 27-year-old man who came to the clinic due to gum enlargement and showed BP and PP. The lesion was treated and SRP was performed. Finally, the third patient was a 21-year-old male who sought a follow-up consultation. The clinical examination showed the presence of dental calculi and periodontal pockets in teeth 16 and 17. SRP complemented with detoxification with tetracycline and postoperative pharmacology were used as treatments. Conclusion: The etiology of the periodontal abscesses in the first and third cases was based on the lack of depth during root scaling and planning. The cause in the second case was effects of food. Identifying this etiology is useful to achieve proper diagnosis, prognosis and treatment of periodontal abscesses.
Keywords: Periodontal abscess; diagnosis; therapeutics.